Жақсылық ДОСҚАЛИЕВ,
медицина ғылымдарының докторы,
профессор,
МҒА академигі:
Трансплантология саласының болашағы зор
Жақсылық ДОСҚАЛИЕВ,
медицина ғылымдарының докторы,
профессор,
МҒА академигі:
Трансплантология саласының болашағы зор
– Адамның жасымен қарасақ, 30 жыл көп уақыт емес, ал күтсең ұзақ мерзім. Осы жылдар арасында отандық медицина саласында біршама оң өзгерістер болды. Тәуелсіздігімізді жариялай отырып шетелмен бұрынғы қарым-қатынасымыз үзілді. Шетелмен байланыс қайта жанданғанша медицина саласы дәрі-дәрмек тапшылығына ұшырады, бұл уақытта диагностика жасайтын құралдардың көбісі көнерген еді. Тіпті дәріні базардан сатып алатын жағдайға жеттік. Өйткені дәрі қат кезде кейбір адамдар үйіндегі артық дәрілерін базарда бір түйірлеп сатты. Ал дәрі-дәрмекті далаға шығаруға, күннің көзіне қоюға болмайды, оны сақтаудың өзінің ережесі бар. Одан бөлек медицина қызметкерлері жарты жылдап жалақысын ала алмаған кездер болды. Осы жылдары Денсаулық сақтау министрлігі жабылып, комитет деңгейіне дейін түсіп кетті. Қайбір жылы білім беру, спорт, денсаулық сақтау сынды 7-8 министрлік бірікті. 1998 жылы «Қазақстан –2030» бағдарламасы қабылданғаннан кейін Денсаулық сақтау министрлігі агенттік болып, кейін қайта министрлікке айналды. Аталған бағдарлама аясында медицина саласы алға жылжып дами бастады. Алғаш осы стратегияны оқыған кезде «бұған біз жетеміз ба, жоқ па?» деп ойлайтынмын. Қазір қарасаң бағдарламаның 70 пайызы орындалып қойыпты. Отандық медицинаны дамытуда осыған дейін бірнеше бағдарлама қабылданды. Ең алғашқы бағдарлама – бесжылдыққа арналған «Халық денсаулығы» мемлекеттік бағдарламасы. Содан кейін «Денсаулық сақтауды реформалау мен дамытудың 2005-2010 жылдарға арналған мемлекеттік бағдарламасы», «Саламатты Қазақстан», «Денсаулық» және қазіргі таңда «Денсаулық сақтауды дамытудың 2020-2025 жылдарға арналған жаңа мемлекеттік бағдарламасы» жүзеге асырылып жатыр. Бүгінгі таңда медицина саласына бөлініп жатқан қаржы ЖІӨ-нің 4 пайызына тең, бұл әрине аздау. Болашақта денсаулық сақтау саласына бөлінетін қаражат көлемін 6 пайызға дейін жеткізу жоспарланып отыр. Жалпы, ел астанасының Алатаудан Сарыарқа төсіне көшуі қазақстандықтардың әрбірінің өміріне әсер етті, адамдарға ерекше серпін берді. Әсіресе медицина бойынша астана дамудың локомативі болды. Елорда төрінен Ұлттық ғылыми медициналық орталық, Ұлттық медициналық холдинг бой көтерді. Оның құрамына Республикалық диагностикалық орталық, Ұлттық ғылыми ана мен бала денсаулығы орталығы, Ұлттық нейрохирургия орталығы, Ұлттық балалар оңалту орталығы, Ұлттық ғылыми онкология орталығы еніп, орталықтар соңғы үлгідегі медициналық құрал-жабдықтармен жабдықталып, жаңа технологиялар еліміздің түкпір-түкпіріне тарай бастады. Тәуелсіздік алған кезде Алматыда бір ғана кардиохирургиялық орталық болса, қазір әр облыста бар. Мұның нәтижесі – асқынған инфаркттың бір тәуліктегі өлімі 67 пайызға дейін азайды. Кардиохирургиялық операция жасау бойынша еліміз дамудың биік шыңына жетті. 30 жылдың ішінде жүректі алмастыратын болдық. Туберкулезді ауыздықтадық деп айтуға болады. Бірінші туберкулездің диагностикалық жағы күшейді, екінші науқастарға арналып стационарлар салынды. Туберкулезді емдеуге байланысты жаңа тәсілдер қолданылды. Қазір елімізде туберкулездің асқынған түрімен ауыратындар саны мен өлім саны азайды. Кезінде туберкулезбен ауырғандарға арнап салынған ғимараттар қазір басқа мақсатта қызмет етіп жатыр. 2012 жылдан бастап елімізде трансплантология саласы өте қарқынды дамыды. Қазір біз трансплантология бойынша көп елмен тереземіз тең дәрежеде тұрмыз. Біз бүгінде бауырдың, өкпенің, бүйректің және жүректің трансплантациясын жасаймыз. Қазақстан әлем бойынша алғаш рет адамның ұрығынан алынған жасушаны ары қарай өсірумен айналысты. Мұндай жасуша технологиясы арқылы кейбір ауру түрлерін емдеуге болады. Олардың қатарына бүйрек, бауыр, қалқанша безі, шеміршек пен адамның жүйке жүйесі ауруларын жатқызамыз. Бұл бағытта жақында менің бір топ әріптестерім Қазақстанның мемлекеттік сыйлығын алды. «100 мектеп, 100 аурухана» бағдарламасы отандық медицина саласын дамытуға айрықша үлес қосты. Бағдарламаны жүзеге асыру аясында аудан орталығына дейін жаңа ауруханалар салынды. Кешегі пандемия жағдайында сол ауруханалар науқастарға ем жүргізетін орталыққа айналды. Амбулаториялық көмекті ары қарай дамыту мақсатында көптеген емхана, диспансер салынды. Денсаулық сақтау жүйесіндегі қазіргі таңда дамып келе жатқан – МӘМС жүйесі. Дамыған елдерде адамның денсаулығына бөлінетін қаражат 3 жерден: мемлекет тарапынан, жұмыс беруші тарапынан және жұмыс істейтін адамнан алынады. Мінеки, осы үшеуін қосқанда біраз қаражат жиналады, сәйкесінше адамға сапалы медициналық көмек көрсетуге болады. Пандемия кезінде ауруханада науқастарға жататын орын болмады, осы кезде жаңа стационарлар шұғыл салынды. Науқастардың дәрі-дәрмегі, медицина қызметкерлеріне беретін жалақысы, үстемақысы бар, соның бәрі осы қордан алынды. Қор болмағанда біз қиналып қалатын едік. Мұндай қоры жоқ көршілеріміздің қиналып қалғанын көзіміз көрді. Бұл жүйені ары қарай да дамыта берсек, түсетін қаражат мөлшері де арта бермек. Бүгінде отандық медицина саласы оңалту шараларына басымдық бере бастады. Еліміздің әр өңірінде шипажайлар, емдеу-сауықтыру орындары, оңалту орталықтары салынып жатыр. Бір айта кетерлігі, денсаулық сақтау саласына мемлекет тарапынан бөлініп жатқан қаражат жеткілікті. Басқа елдердің пандемия кезінде өзінің халқына үлкен көмек көрсетіп жатқанын көріп тұрған жоқпын. Мысалы, халықты вакцинациялауға министр 15 млрд теңге бөлінгенін хабарлады. Бұл қаражатқа жыл соңына дейін 6 млн адамға тегін екпе жасалады деді. Вакцина демекші, бұл бағытта да еліміздің ғалымдары өз ізденістерін паш етті. Бүгінде Дүниежүзілік денсаулық сақтау ұйымында 3 вакцинамыз тіркелді. Соның ішінде біреуі клиникалық зерттеудің үшінші сатысына өтті. Бұл отандық ғалымдардың бәсекеге қабілетті екенін көрсетеді. Тіпті кейбір дамыған елдердің әлі өз вакцинасы жоқ. Түркияның өзі Қытайдың вакцинасын сатып алып жатыр. Жеткен жетістіктерге тоқмейілсіп отырмай, ары қарай дамыған жөн деп санаймын. Сақтандыру қоры ары қарай жүйелі жұмыс істеп, әр адамның денсаулығын сақтауға жағдай туса деп ойлаймын. Біз халықтың 41 пайызға жуығы ауылдық жерде тұратынын ескеруіміз керек. Елді мекендерде медицина мамандары тапшы. Осы заманға сай мобильді телемедицина дамыса, әр аудандық ауруханада 5-6 мобильді топ болса, қанша адамды ажалдан арашалап қаламыз. Мобильді телемедицина ауылға жетсе, бұл адамға да, мемлекетке тиімді болмақ.
 Қайырғали КӨНЕЕВ,
медицина ғылымдарының кандидаты,
невропатолог:
Медицина ғылымының даму көрсеткіші нөлге тең
Қайырғали КӨНЕЕВ,
медицина ғылымдарының кандидаты,
невропатолог:
Медицина ғылымының даму көрсеткіші нөлге тең
– Соңғы 30 жылда біз денсаулық сақтау жүйесінің кері кеткеніне куә болып жатырмыз. Өзбекстан, Украина, Грузия сынды елдер денсаулық сақтау жүйесін бізден әлдеқайда жақсы жетілдіріп алған, көрсеткіштері өте жақсы. Ал біз соңғы 5 жылда отандық денсаулық сақтау жүйесін толық күйреттік. Тізбектеп айтатын болсақ, дәлелді медицина қағидалары енгізілген жоқ. Қазақстанның фармацевтикалық нарығында дәрілердің 70 пайызға жуығы – тиімділігі дәлелденбеген препараттар. Мұның алдын алуда ешқандай жұмыс атқарылып жатқан жоқ. Денсаулық сақтау министрлігі керісінше мұндай жағдайды қолдап отыр. Мұндай дәрілер әлемнің басқа елдерінде таралмайды, тек Ресей, Қазақстан, Африка елдерінде ғана таралады. Бұдан бөлек, медицина саласы мамандарының біліктілігі төмен. Бұл денсаулық сақтау жүйесінің сапасына қатты әсер етеді. Біз еуропалық стандарттарды өкшелеп қуып жүргенде медициналық білім беруді қолдан шығарып алдық. Білім жүйесін жетілдірмедік. Ал медицина ғылымының даму көрсеткіші нөлге тең десек болады. Халықаралық басылымдарда қазақстандық ғалымдардың еңбегінен дәйексөз алып, сілтеме көрсету жоқтың қасында. Өйткені біздің ғалымдардың еңбектері аз жарық көреді, жаңалығы жоқ, сондықтан шетелдік ғалымдар біздің ғалымдардың еңбегін мойындамайды. Осылайша отандық медицина ғылымы құлдыраудың аз-ақ алдында тұр. Медицинаның негізгі 3 іргетасы бар. Олар: медициналық практика (адамдарды емдеу), медициналық білім беру және медицина ғылымы. Медициналық білім беру жүйесінде қазір жекешелендіру тенденциясы жүріп жатыр. Қазақстандағы білім беру орындарын жекешелендіру қандай схемамен жүретіні белгісіз, белгілісі беймәлім қара схемамен жүретіні. Мен үшін Қоғамдық денсаулық сақтау жоғарғы мектебін жекешелендіріп жатқаны мүлдем түсініксіз. Қазір медициналық білім беретін ЖОО-лар ғана емес, медициналық ұйымдар мен мекемелер де жекешелендіріліп жатыр. Жалпы Қазақстан бойынша жекешелендіру толқыны жүріп тұр. Жекешелендірудің соңы штатты қысқартуға алып келеді. Бұл медициналық қызмет көрсету сапасына және медицина қызметкерлерінің әлеуметтік жағдайына әсер етеді. Мысалы, Алматыдағы Балалар стоматологиялық емханасы жекешелендірілгелі бері тоқсан сайынғы сыйақыдан айырылды. Кейін жалақыны, соңыра штатты қысқартты, бұл жұмыс істеп жатқан дәрігерлердің жүктемесін арттырады. Сатып алғандар медицина қызметкерлерінің жағдайын жасаудың орнына барынша өздеріне тиімді етіп жағдай жасап алды. Осы орайда мен мемлекеттен науқасқа бөлінетін 100 теңгенің 10 теңгесі оны емдеген дәрігерге, тек 1 теңгесі ғана науқастың дәрісіне жұмсалатынын айта кеткім келеді. Ал қалған 89 теңгенің қайда кететіні белгісіз. Статистика бойынша халықтың 40 пайызы ауылдық жерде тұрады. Олардың сапалы медициналық көмек алу мүмкіндігі жоқ. ЖОО енді бітірген мамандар ауыл ауруханасына жұмыс істеуге әрең барады. Неге қалалықтарға басымдық беріледі де, ауылдағылардың сапалы көмек алуға мүмкіндігі жоқ? Бұл дұрыс емес және әділетсіз. Сондықтан медициналық санитарлық көмек тізімін бәсекеге қабілетті ортаға беру керек. Сонда ең тәжірибелі деген дәрігердің өзі ауылға барып медициналық көмек көрсетуге дайын болады. Мемлекеттен денсаулық сақтау саласына бөлінетін қаржы көлемін аз дей алмаймыз. Соңғы 30 жылда медицина саласына бөлінетін қаржы көлемі бірде-бір рет қысқарған емес. Бөлінетін қаражат көлемі жыл сайын кем дегенде 7 пайызға артып отырды. Бірақ осыған қарамастан материалдық-техникалық базаның сапасыздығы, медицина қызметкерлерінің өмір сүру сапасының нашарлағанын, медициналық көмектің қолжетімсіздігін көріп отырмыз. Бұдан бөлек «СҚ-Фармацияның» құрылуын бір мәселе деп қарастыруға болады. «СҚ-Фармация» құрылғалы түпнұсқа препарат шығаратын еуропалық фармкомпаниялар Қазақстанның фармацевтикалық нарығынан кетіп қалды. Өйткені оларға «СК-Фармацияның» басып-жаншуы әсер етті, тиімсіз болғандықтан олар елімізде жұмыс істей алмады. Медицинада түпнұсқа және дженерик деген ұғым бар. Дженерик дегеніміз – бұл түпнұсқаның дәлелденген фармацевтикалық, биологиялық және терапиялық баламасы бар дәрілік препарат. Былайша айтқанда, түпнұсқаның лицензияланған телнұсқасы, яғни екінші нұсқасы. Дженерик дегеніміз – түпнұсқа пайда болғаннан кейін 5-7 жылдан соң пайда болады. Мысалы, фармацевтикалық компания дәріні шығарғаннан соң біршама жылдан кейін өнімнің лицензиясын сатуға міндетті. Дженериктер осындай жолмен пайда болады. Қазақстанда Пәкістан, Үндістан, Түркияның дженериктері сатылады. Олардың бағасы Қырғыз Республикасы, Өзбекстан, Ресейге қарағанда бірнеше есе қымбат. Яғни біз Қазақстан территориясында отырып лицензия бойынша өндірілетін дженерик препараттарды түпнұсқадағы бағамен өте қымбатқа сатып алып жатырмыз. Осы орайда «СҚ-Фармацияның» бізге қажеті бар ма деген сұрақ туады. Мүмкін МӘМС жағдайында оның қажеті жоқ шығар.
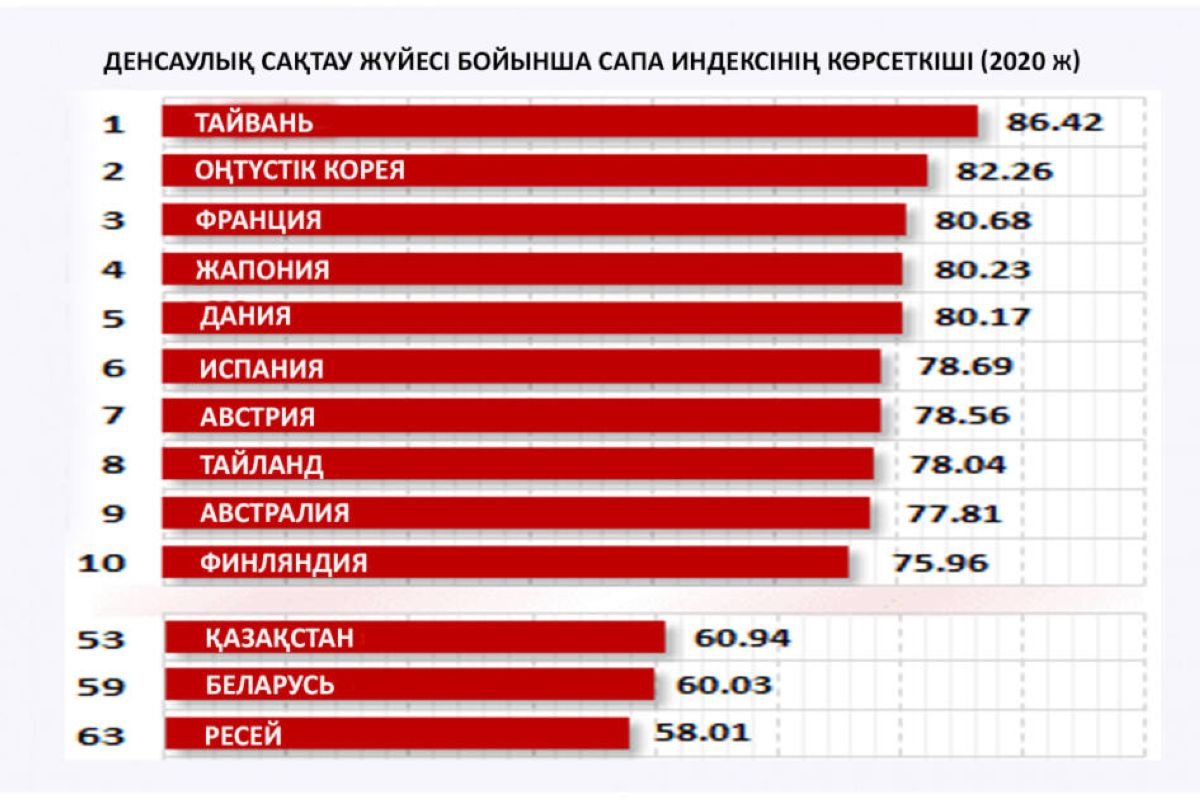 Дереккөзі: Ranking.com
Дереккөзі: Ranking.com
Денсаулық сақтау жүйесін қаржылық қамтамасыз ету көздеріне бюджет қаражаты, ерікті медициналық сақтандыру қаражаты, ақылы қызметтер көрсетуден алынған қаражат және Қазақстан Республикасының заңнамасына қайшы келмейтін өзге де көздер жатады. Негізі қаржыландырудың түрі бюджеттік және ақылы деген сияқты 1-2 түрден көп болмауы керек. Қарапайым мысал, тіркелген емханадағы дәрігер сізге УЗИ жасау керек дейді. Тіркеу бөліміне келіп «Мені УЗИ-ге жіберді» дейсіз. Тіркеу бөлімі сізге екі айдан кейін келіңіз деп айтады. Ал сізге УЗИ қорытындысы дәл қазір керек. Осыны айтсаңыз олар «Сіз бізден ақылы УЗИ-ге түсе аласыз» дейді. УЗИ-ге тегін де, ақылы да түсіретін сол бір дәрігер. МӘМС бойынша жұмыс істейтін клиникалар ешқандай ақылы қызмет көрсетпеуі керек. Өз кезегінде ақылы клиникалар МӘМС бойынша қызмет көрсетпеуі керек. Олардың аражігі ажыратылмаған, бұл жағынан келгенде бізде бейберекетсіздік көп. Еліміздің денсаулық сақтау жүйесінің қандай екенін коронадағдарыс көрсетіп берді. Осы орайда не істемек керек деген заңды сауал туындайды. Мен практикалық, отбасылық дәрігерлердің уәкілеттілігін арттыру керек деп айтар едім. Медициналық санитарлық көмекке бөлінетін ақша медициналық ұйымдарға емес, дәрігерлерге түссін. Сонда дәрігерлердің жалақысын көтеретін кезде бюджетті сорып отырған паразиттер өздігінен жоқ болып кетеді. Сәйкесінше жалақы өскен соң медициналық көмек сапалы әрі қолжетімді болады.
 Тимур САЛИЕВ,
Б. Атшабаров атындағы Іргелі және қолданбалы медицина ғылыми-зерттеу институтының директоры:
Ауылдағы педиатр мен терапевт рөлін арттыру қажет
Тимур САЛИЕВ,
Б. Атшабаров атындағы Іргелі және қолданбалы медицина ғылыми-зерттеу институтының директоры:
Ауылдағы педиатр мен терапевт рөлін арттыру қажет
– Кез келген ел халқының өмір сүру сапасының жоғарылығы денсаулық сақтау жүйесімен тығыз байланысты. Денсаулық сақтау жүйесінің тиімділігі бүкіл елдің саяси, әлеуметтік салаларына ғана емес, сонымен бірге бірінші кезекте экономикалық жүйеге тікелей әсер етеді. Коронавирус эпидемиясы бірқатар елдерде алғашқы медициналық-санитарлық көмек ұйымдарының әлсіздігін көрсетті. Бұл ретте бірқатар ауруханалар медициналық көмекке жүгінген пациенттердің көптігіне байланысты толып кетті. COVID-19 пандемиясына байланысты осындай жағдайлар денсаулық сақтау жүйесінің экономиканың және басқа да өмірлік маңызды мемлекеттік процестердің үздіксіз жұмыс істеуде рөлі маңызды екенін дәлелдеді. Медициналық санитарлық көмек – денсаулық сақтаудың ажырамас маңызды бөлігі. Осы тұрғыда учаскелік дәрігерлер мен емханалардың рөлін қайта жарақтандыру және жұмысты оңтайландыру, әсіресе ауылдық жерлердегі учаскелік терапевтер мен педиатрлардың жұмыс жағдайлары қайта қаралуы керек. Жасыратыны жоқ, аталған мамандықтар әлеуметтік қорғалу мен жалақының төмендігіне байланысты жастар арасында сұранысқа ие бола алмай отыр. Денсаулық сақтау жүйесінің тиімділігін арттырудың екі негізгі тәсілі бар. Бірінші – Денсаулық сақтау саласына қосымша қаражат салу. ТМД елдері денсаулық сақтау саласына бөлетін қаражат пайызы (ЖІӨ) бойынша әлемнің дамыған елдерінен едәуір артта қалғаны жасырын емес (АҚШ-та 17,7 пайыз, Ресейде шамамен 5 пайыз). Әртүрлі елдердегі денсаулық сақтау жүйелерінің айырмашылығына қарамастан, қаржыландыру қағидасы халықтың денсаулығына жауапты бүкіл жүйенің жағдайын көрсетеді. Екінші тәсіл – қолда бар құралдарды, адами ресурстарды және медициналық инфрақұрылымды оңтайландыру және ұтымды пайдалану. Денсаулық сақтау жүйесі ашық, анық, үйлесімді және тиімді ұйымдастырылмаған жағдайда, қаржыны өлшеусіз құю пайдасыз болатыны анық, оған қоса, бұл экономика мен әлеуметтік саланың басқа секторларынан қаражат бөлуді талап етеді. Отандық денсаулық сақтау жүйесінің тиімсіздігін көрсететін негізгі салалар: фармацевтика, еңбек ресурстары, аурухана қоры, сыбайлас жемқорлық салдарынан болған шығындар және ресурстарды үнемді пайдаланбау. Осы орайда еліміздің фармацевтика саласы ерекше назар аударуды талап етеді. Бұл ретте тиімді, сапалы және қымбат емес дәрілік заттарды өзімізде өндіру фармацевтика өнеркәсібін дамытады, импортқа тәуелділікті азайтады. Бұдан басқа, дәрі-дәрмектер мен медициналық қызметтерді отандық өндірушілердің бәсекеге қабілеттілігін күшейту үшін GMP, GCP және GLP халықаралық стандарттарын барынша белсенді енгізу қажет. Фармацевтика және денсаулық сақтау саласында шетелдік инвесторларды тарту мақсатында қолданыстағы салық және ұйымдастыру жағдайларын оңтайландырып, оңайлату қажет. Медицина саласындағы озық әдістерді енгізу үшін сынақтар жүргізуді жеделдету және жаңа дәрілік препараттар мен емдеу тәсілдерін тіркеу үшін заңнамалық базаны оңтайландыру маңызды. Қазақстанның медициналық жоғары оқу орындары мен ғылыми орталықтарының әлемнің үздік университеттерінің рейтингтеріндегі (QS World University Rankings-ті қоса алғанда) жағдайын жақсарту үшін осы ұйымдардағы ғылыми сегментті қаржыландыруды толық қайта қарау, яғни медицина ғылымын «қалдық қаржыландыру» қағидатынан алшақтату қажет. Жақында коронавирусқа қарсы вакцина жасау мысалында қазақстандық ғалымдар елдің медицина ғылымы бәсекеге қабілетті және елдің өзекті мәселелерін шешуге тиімді көмектесе алатынын көрсетті. Бірақ сонымен бірге ғылыми орталықтарды дамытуға және жас ғалымдарды қолдауға назар аудару қажет. Елімізде медициналық генетика, фармако-геномика, эпидемиология, био-информатика, биофизика, жасушалық инженерия және т.б. жөніндегі мамандарды қоса алғанда, денсаулық сақтау және биомедицина саласындағы жас мамандардың тапшылығы сезіледі. Әлеуметтік және қаржылық ынталандыру шараларын қоса алғанда, жас мамандарды оқыту және ұстап қалу үшін шаралар әзірлеу талап етіледі (базалық мөлшерлемелер мөлшерін ұлғайту, тұрғын үй беру және тұрғын үйге жеңілдікті несиелер беру және т. б.). Сондай-ақ, базалық мөлшерлемелерді және медицина қызметкерінің еңбегіне ақы төлеу қорын есептеу жөніндегі формальді тәсілдемеден алшақтау қажет. Осы тұрғыда медициналық ғылыми ұйымдарға осы ұйымдағы мамандардың қажеттіліктеріне қарай жалақы деңгейін қалыптастыру және есептеу құқығын беру маңызды деп санаймын. Еліміздегі медициналық ұйымдардың әлсіз техникалық инфрақұрылымы мен жарақтандырылуы медициналық ақпараттық жүйелерді толық ауқымды енгізуді жүзеге асыруға мүмкіндік бермейді. Ауылдық өңірлерде медицина қызметкерлерінің жұмыс орындары дербес компьютерлермен жабдықталмаған, құрылымдалған кабельдік жүйе мен серверлік жабдық жоқ. Елдегі денсаулық сақтау жүйелерін жедел цифрландыру қажет. Денсаулық сақтау және ғылым жүйесінің АТ-инфрақұрылымын дамыту жасанды интеллект, блокчейн (block-chain) мүмкіндіктерін, «ақылды» (smart)-құрылғыларды пайдалануды, виртуалды клиникалық сынақтарды, телемедицинаны және медициналық роботтарды енгізуді қоса алғанда, озық әдістерді енгізу үшін қажет. Мысалы, денсаулықтың маңызды көрсеткіштерін бақылау, патологияның таралуын модельдеу және белгілі бір аурудың өршуін болдырмау жолдарын іздеу үшін басқа қолданыстағы медициналық жүйелермен smart құрылғыларын қолдануға болады. COVID-19 эпидемиясы сияқты соңғы жаһандық сын-қатерлер жағдайында «ақылды» құрылғыларды пайдалану адамдардың денсаулығын қашықтан бақылауда үлкен рөл атқаратынын көрсетті. Сонымен қатар телемедицинаның дамуына ерекше назар аудару керек, бұл дәрігерлерге пациенттерді телекоммуникациялық технологияларды қолдана отырып бағалауға, диагноз қоюға және емдеуге мүмкіндік береді. Бұл әсіресе ауылдық жерлерде және эпидемия кезінде өте маңызды. Телемедицина медициналық деректерді жинау, сақтау және бөлісуді қамтиды, пациенттерді қашықтан бақылау және интерактивті телемедициналық қызметтерді ұсынады. Сонымен қатар, телемедициналық платформалар пациенттерге қашықтан білім беру мен оқытуды жүргізуге, әкімшілік басқаруды оңтайландыруға, соның ішінде теле-Денсаулық сақтау желілеріндегі кездесулерді оңтайландыруға, қызметкерлерді бақылауды жақсартуға және медициналық тақырыптар бойынша әртүрлі презентацияларды қашықтан жүргізуге мүмкіндік береді.